内容详情
喜迎二十大 科普向未来
脑卒中的一级预防
脑血管病目前已跃升为国人死亡原因之首,其中脑卒中是单病种致残率最高的疾病,对国人的健康和生命造成严重危害,目前脑卒中在我国的流行状况仍处于高峰期,并导致巨大的疾病负担。脑卒中可防可治,贵在加强和重视患者首次发病前的一级预防。脑卒中一级预防的关键是对脑卒中的危险因素进行积极有效的干预,可以明显降低脑卒中发病率,减轻脑卒中疾病负担。脑卒中的危险因素分为可干预与不可干预两种。不可干预因素主要包括年龄、性别、种族、遗传因素等,可干预因素包括血压、糖代谢异常、血脂异常、心脏病、无症状性颈动脉粥样硬化和生活方式等。健康的生活方式可以降低脑卒中危险因素,适量身体活动、合理膳食、戒烟限酒、保持心理平衡是维护脑血管健康,减少脑卒中发病风险的重要措施。高血压是脑卒中最重要的危险因素,及早发现高血压、坚持合理治疗、实现降压达标至关重要。糖尿病、房颤及其他心脏病、无症状颈动脉狭窄、血脂异常、肥胖等均是明确可改变的脑卒中危险因素,也应早发现、早治疗、早控制。
中国科协等18部门联合发起在9月15日-21日集中开展主题为“喜迎二十大 科普向未来”2022年全国科普日活动。为此,南通市卒中学会、如东县人民医院神经外科、南通市卒中学会出血性卒中微创治疗专业委员会、南通市卒中学会健康教育与慢病管理专业委员会联合如皋日报、如东日报,组织专家根据《中国脑卒中一级预防指导规范(2021年版)》《中国居民膳食指南(2022)》,针对可干预的危险因素整理成文,旨在普及脑卒中一级预防知识,减少脑卒中的发生和危害。

一、高血压
高血压的诊断标准为在未使用抗高血压药物的情况下,非同日3次测量诊室血压,收缩压≥140mmHg和/或舒张压≥90mmHg;家庭血压≥135/85mmHg。与西方高血压人群相比,我国高血压人群的脑卒中风险更大。
35岁以上者每年应至少测量血压1次,有高血压和/或脑卒中家族史的患者应增加血压测量次数,高血压患者应每月测量1次血压,以调整服药剂量。家庭自测血压可避免白大衣效应,还可用于评估患者数日、数周、数月甚至数年血压的长期变异或降压治疗效果,而且有助于增强患者的参与意识,改善患者的依从性和血压控制水平。
对于正常高值血压(120-139/80-89mmHg)者,建议每年复查血压情况及做高血压相关的健康体检。对于血压水平高或已有原发性高血压的人群,包括需要降压治疗的人群,推荐非药物性治疗,包括减重、健康饮食模式、限钠补钾、在训练计划指导下的增加锻炼以及限酒等生活方式干预。
建议进行心脑血管事件发病风险评估,有助于选择启动药物治疗高血压的时机。对于①10年风险≥10%、平均收缩压≥130mmHg或平均舒张压≥80mmHg,②10年风险<10%、平均收缩压≥140mmHg或平均舒张压≥90mmHg的人群,推荐应用抗高血压药物治疗。需要降压治疗者应根据患者特点及药物耐受性进行个体化治疗。用于脑卒中一级预防的一线抗高血压药物包括钙离子通道拮抗剂(地平类)、利尿剂、血管紧张素转换酶抑制药(普利类)和血管紧张素受体拮抗剂(沙坦类)。
对于10年风险≥10%,或者伴有慢性肾脏病,或者伴有2型糖尿病的原发性高血压人群,降压目标值推荐为130/80mmHg以下。
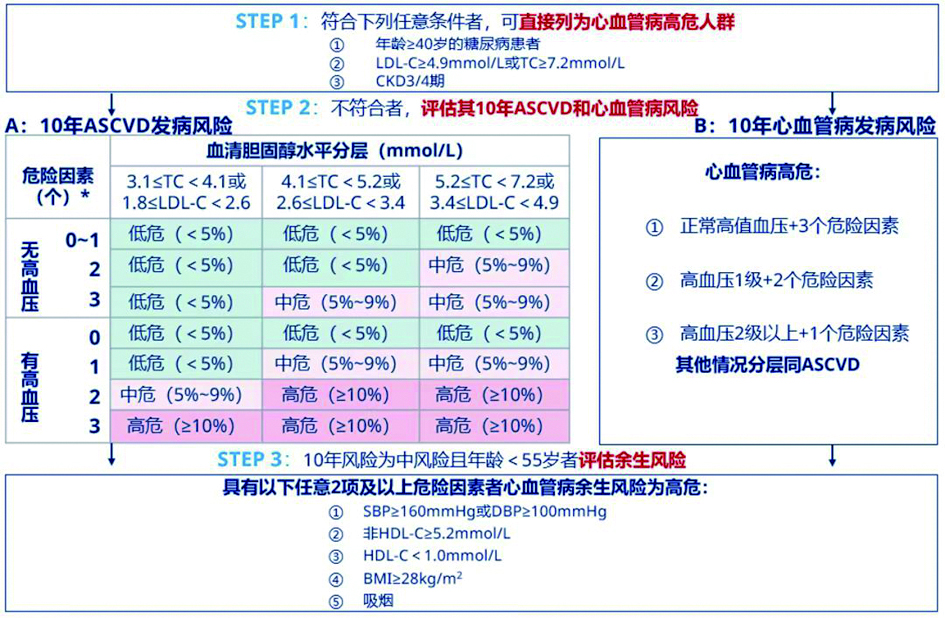
中国成人心血管病一级预防风险评估流程
二、糖代谢异常
糖尿病高危人群建议尽早进行糖尿病筛查;无糖尿病危险因素的人群建议40岁以上时开始筛查。对于首次血糖筛查结果正常者,建议每3年至少重复筛查1次。有脑卒中危险因素的人群应定期检测血糖,包括糖化血红蛋白和糖耐量试验,尽早识别糖尿病或糖尿病前期。
糖耐量减低患者应当进行生活方式干预,首先控制饮食,适当控制体重,同时每周至少进行中等强度的体力运动150分钟。
糖尿病控制目标应做到个体化,推荐空腹血糖4.4-7.0mmol/L,餐后血糖<10.0mmol/L。对大多数非妊娠成年2型糖尿病患者而言,合理的糖化血红蛋白控制目标<7.0%;在无低血糖或其他不良反应的前提下,病程较短、预期寿命较长、无并发症、未合并心血管病的2型糖尿病患者,糖化血红蛋白控制目标<6.5%;对有严重低血糖史、预期寿命较短、有显著的微血管或大血管并发症、严重合并症或难达到常规治疗目标的患者,糖化血红蛋白控制目标<8.0%。
糖尿病患者血糖控制应采取包括改进生活方式、营养治疗、运动治疗、药物治疗等在内的综合治疗。首先应改善糖尿病患者的生活方式,改善饮食,加强体育锻炼。如果单纯生活方式不能使血糖控制达标,应开始单药治疗,2型糖尿病药物治疗首选二甲双胍。若无禁忌证,二甲双胍应一直保留在糖尿病的治疗方案中。不适合二甲双胍治疗者可选择α糖苷酶抑制剂或胰岛素促泌剂(磺脲类或格列奈类)。如单独使用二甲双胍治疗而血糖仍未达标,则可进行二联治疗,加用α糖苷酶抑制剂、胰岛素促泌剂、格列汀类、格列酮类、格列净类、鲁肽类降糖药。上述不同机制的降糖药可以三药联合使用,如三联治疗控制血糖仍不达标,则应将治疗方案调整为多次胰岛素治疗。采用多次胰岛素治疗时应停用胰岛素促泌剂。
糖尿病患者应在严格控制血糖、血压及生活方式干预的基础上,联合应用他汀类药物,这样可以有效降低脑卒中风险。糖尿病合并单纯高甘油三酯血症(>5.6mmol/L)患者应使用贝特类药物。
三、血脂异常
血脂异常包括胆固醇(TC)或甘油三酯(TG)水平异常升高,以及低密度脂蛋白胆固醇(LDL-C)水平升高或者高密度脂蛋白胆固醇(HDL-C)水平降低。
缺血性脑卒中的高危人群,应每3-6个月检查1次血脂,包括TC、LDL-C、HDL-C和TG。40岁以上男性和绝经后女性应每年检查血脂,评估10年心脑血管疾病风险。20岁以上的成年人至少每5年检查1次血脂。
根据个体心脑血管疾病发生风险程度,将降低LDL-C水平作为首要干预靶点,采取不同强度干预措施。中国人群LDL-C理想水平为<2.6mmol/L。对于心脑血管疾病极高危者(多个主要心脑血管事件病史或一个主要心脑血管事件合并多个高风险状态),他汀治疗LDL-C目标值应<1.8mmol/L或降低≥50%;高危者LDL-C目标值应<2.6mmol/L或降低50%;中危、低危者LDL-C目标值应<3.4mmol/L。
目前,临床上常用的降低LDL-C药物主要有抑制胆固醇合成的他汀类药物、胆固醇吸收抑制剂如依折麦布,以及PCSK9抑制剂。
临床调脂达标,强调所有个体要终生坚持健康生活方式。药物治疗首选他汀类调脂药物,起始宜应用中等强度他汀,根据个体调脂疗效和耐受情况,适当调整剂量。他汀不耐受者、胆固醇水平不达标者、严重混合型高脂血症者,应考虑联合使用其他调脂药物。
为评估LDL-C降低幅度及患者的依从性,应在启动他汀治疗或他汀剂量调整后4-12周复查血脂,此后必须3-12个月复查1次血脂。
四、心脏病
房颤是心源性脑卒中的头号原因,房颤的早期诊断对于脑卒中的预防及治疗至关重要。成年人应定期体检,早期发现房颤。首次就诊65岁以上的患者应予房颤筛查,对脑卒中高危患者长时程心电监测可提高房颤检出率。
非瓣膜性房颤患者可应用CHA2DS2-VASc评分进行卒中风险评估和分层。根据评分,非瓣膜性房颤患者分为脑卒中低危风险(0分)、中危风险(1分)和高危风险组(≥2分)。

CHA2DS2-VASc评分
对于CHA2DS2-VASc评分男性≥2分、女性≥3分的非瓣膜性房颤患者,根据个体化原则口服华法林或新型抗凝药(达比加群、利伐沙班、艾多沙班等)抗凝治疗。但严重肾功能损害(肌酐清除率<15ml/min)或透析患者不推荐应用上述新型抗凝药。
对于瓣膜性房颤患者,包括风湿性二尖瓣狭窄、机械瓣合并房颤,以及生物瓣置换或二尖瓣修复术后3个月内合并房颤,建议华法林抗凝治疗。
服用华法林抗凝治疗时,应从较低剂量(1.5-3.0mg/d)开始,初始剂量治疗INR不达标(目标值2.0-3.0)时,可按照原剂量10%-20%的幅度逐渐递增并连续检测INR直至达标。门诊患者剂量稳定前应数天至每周监测1次,当INR稳定后可每4周监测1次。
至于其他心脏病,对既往发生过栓塞事件或伴左心房血栓的二尖瓣狭窄患者,建议华法林抗凝治疗;对伴有左心室附壁血栓的ST段抬高型心肌梗死患者,也可服用华法林预防脑卒中。
五、无症状性颈动脉粥样硬化
建议对40岁以上的人群进行脑卒中危险因素(高血压、血脂异常、糖尿病、房颤、吸烟史、明显超重或肥胖、缺乏运动和脑卒中家族史)筛查,危险因素≥3个时应查颈动脉彩超。颈动脉彩超仅发现内膜增厚的人群,首先改变不健康的生活方式,并每年复查颈动脉彩超1次。
确诊的无症状性颈动脉狭窄(狭窄≥50%)者应当服用他汀类药物和/或阿司匹林,并筛查其他可干预的脑卒中危险因素,给予生活方式改变及恰当的药物治疗,定期进行超声筛查和随访,评估狭窄的进展和脑卒中风险。
确诊的无症状性颈动脉重度狭窄(狭窄>70%)且预期寿命大于5年者,可考虑行颈动脉内膜切除术或颈动脉支架成形术,并联合应用阿司匹林抗血小板治疗。
六、生活方式
生活方式健康是健康的核心。健康的生活方式是脑卒中防治的基石,脑卒中的一级预防重点是建立健康生活习惯。
1.吸烟与脑卒中
吸烟者发生中风的危险是不吸烟者的2-3.5倍。应促进吸烟者戒烟,动员全社会参与,在社区人群中采用综合性控烟措施对吸烟者进行干预。被动吸烟也是脑卒中的一个重要危险因素,不吸烟者应避免被动吸烟。
同时,必须继续加强宣传教育,提高公众对主动与被动吸烟危害的认识。促进各地政府部门尽快制定完善控烟相关法律法规,严禁在室内公共场所、工作场所和公共交通工具内吸烟(含电子烟),以减少吸烟及二手烟产生的危害。

2.饮酒与脑卒中
饮酒严重危害健康,即使是少量的酒精摄入也不能为心脑血管提供保护,最安全的饮酒量为0。建议饮酒者尽可能减少饮酒量或戒酒。成年人如饮酒,一天饮用的酒精量不超过15g。不饮酒者应保持不饮酒的良好习惯,不提倡用少量饮酒的方法预防心脑血管疾病。
3.缺乏锻炼与脑卒中
各种类型的体力活动均可获益,如闲暇时的休闲活动、职业运动以及散步等。体力活动与脑卒中之间的关系不受年龄和性别的影响。个体应选择适合自己的身体活动来降低脑卒中风险。建议老年人、脑卒中高危人群应在进行最大运动负荷检测后,制订个体化运动处方进行锻炼。
坚持日常身体活动,每周至少进行5天中等强度身体活动,累计150分钟以上;主动身体活动最好每天6000步。鼓励适当进行高强度有氧运动,加强抗阻运动,每周2-3天。日常工作以静坐为主的人群,建议减少久坐时间,每小时起来动一动,包括那些每周已有推荐量的规律运动者。
4.肥胖与脑卒中
体重身高指数(BMI)又叫体质指数或体重指数,BMI=体重(kg)/身高(m)2,正常体重为18.5-23.9,24.0-27.9属超重,28.0以上属肥胖。BMI增高和腹型肥胖均是脑卒中的独立危险因素。超重和肥胖者可通过健康的生活方式、良好的饮食习惯、增加体力活动等措施减轻体重,保持健康体重,有利于控制血压,减少脑卒中风险。
5.膳食营养与脑卒中
健康饮食是一门复杂的学问,“吃什么、怎么吃”是很多人每天都在思考的问题。《中国居民膳食指南(2022)》提炼出了平衡膳食八准则:食物多样、合理搭配,吃动平衡、健康体重,多吃蔬果、奶类、全谷、大豆,适量吃鱼、禽、蛋、瘦肉,少盐少油、控糖限酒,规律进餐、足量饮水,会烹会选、会看标签。

科学饮食对脑卒中的预防有着积极作用。坚持谷类为主的平衡膳食模式,每天的膳食应包括谷薯类、蔬菜水果、畜禽鱼蛋奶和豆类食物,平均每天摄入12种以上食物,每周25种以上,合理搭配。每天摄入谷类食物200-300g,其中包含全谷物和杂豆类50-150g、薯类50-100g。
蔬菜水果、全谷物和奶制品是平衡膳食的重要组成部分。餐餐有蔬菜,保证每天摄入不少于300g的新鲜蔬菜,深色蔬菜应占1/2。天天吃水果,保证每天摄入200-350g的新鲜水果,果汁不能代替鲜果。吃各种各样的奶制品,摄入量相当于每天300ml以上液态奶。经常吃全谷物、大豆制品,适量吃坚果。
鱼、禽、蛋类和瘦肉摄入要适量,平均每天120-200g。每周至少吃水产品2次或300-500g,蛋类300-350g,畜禽肉300-500g。少吃深加工肉制品。鸡蛋营养丰富,吃鸡蛋不弃蛋黄。优先选择鱼,少吃肥肉、烟熏和腌制肉制品。
培养清淡饮食习惯,少吃高盐和油炸食品。成年人每天摄入食盐不超过5g,烹调油25-30g。控制添加糖的摄入量,每天不超过50g,最好控制在25g以下。反式脂肪酸每天摄入量不超过2g。不喝或少喝含糖饮料。
合理安排一日三餐,定时定量,不漏餐,每天吃早餐。规律进餐、饮食适度,不暴饮暴食、不偏食挑食、不过度节食。食不过量,保持能量平衡。足量饮水,少量多次。在温和气候条件下,低身体活动水平成年男性每天喝水1700ml,成年女性每天喝水1500ml。推荐喝白水或茶水,少喝或不喝含糖饮料,不用饮料代替白水。
国外有一些良好的膳食模式为人所熟知,如欧洲地中海膳食模式、美国DASH膳食模式等,但其是基于欧美人的饮食习惯,国人严格照搬并不可行,因而也要加以改良。东南沿海一带(苏、浙、沪、闽、粤)膳食模式,具有蔬菜水果丰富,常吃鱼虾等水产品、大豆制品和奶类,烹调清淡少盐等优点,且该地区居民高血压及心脑血管疾病发生和死亡率较低、预期寿命较高。《中国居民膳食指南(2022)》首次提出以东南沿海一带膳食模式代表我国“东方健康膳食模式”,更贴近国人,更有利于高血压、高血糖、高血脂、肥胖及代谢性疾病的防控。

七、偏头痛
偏头痛可增加缺血性脑卒中风险,该风险在有先兆症状、高发作频率、育龄期(<45岁女性)或口服避孕药的偏头痛人群中最为明显。对于有先兆的女性偏头痛患者,应重视脑卒中的预防。高频发作先兆偏头痛的女性患者避免服用避孕药,尤其是那些含雌激素成分的药物。降低偏头痛发作频率或可减少脑卒中的发生风险,但应避免过度应用血管收缩药来治疗偏头痛。
八、睡眠呼吸障碍
睡眠呼吸障碍可增加脑卒中的发病率、复发率和致死率。对于成年人(尤其是腹型肥胖、高血压、心脏病或药物抵抗的原发性高血压患者)应详细询问病史,评估是否有睡眠呼吸障碍,必要时行睡眠呼吸监测。严重睡眠呼吸暂停的患者可以进行续气道正压通气(CPAP)等治疗,降低脑卒中风险。
九、高同型半胱氨酸血症
高同型半胱氨酸血症是脑卒中明确的危险因素。进行脑卒中危险因素筛查时,最好将血浆同型半胱氨酸作为常规筛查项目。建议普通人群(非妊娠、非哺乳期)通过食用蔬菜、水果、豆类、肉类、鱼类和加工过的强化谷类,合理增加叶酸、维生素B6和维生素B12的摄入。对于高同型半胱氨酸血症患者,可以考虑通过补充叶酸或联合维生素B6、维生素B12进行脑卒中的预防。
十、阿司匹林应用与脑卒中预防
提起阿司匹林,想必许多人都感到非常熟悉,阿司匹林在其心中是神药一样的存在,随之而来的是有了滥用阿司匹林的趋势。但最新研究表明,严格血压管理的无心脑血管疾病的低危人群,不必长期服用阿司匹林。ASCEND研究显示,阿司匹林可显著地降低心脑血管疾病风险,但也增加出血风险。
客观地讲,阿司匹林在近百年的应用中,对心脑血管疾病的二级预防,毋庸置疑起到了重要作用。也就是说,如果已经是心脑血管疾病患者,阿司匹林预防心脑血管疾病再发的作用是肯定的,这部分患者建议继续服用。对于心脑血管疾病的一级预防,则要强调未来10年发生心脑血管疾病的可能性,如果这种可能性很高,也就是对于那些高危患者(10年风险≥10%),阿司匹林的作用不容否定,应个体化服用小剂量阿司匹林(75-100mg/d)预防心脑血管疾病的发生,女性高危患者则可隔天服用阿司匹林100mg。对于低危人群,不推荐其作为脑卒中一级预防用药。
(执笔:南通市卒中学会副理事长兼出血性卒中微创治疗专业委员会主任委员、如东县人民医院神经外科主任医师佘晓春,南通市卒中学会副理事长兼健康教育与慢病管理专业委员会主任委员、如皋市人民医院神经内科主任医师朱银圣,如东县人民医院神经外科主任王震,南通市卒中学会出血性卒中微创治疗专业委员会副主任委员、如皋市人民医院神经外科主任贾根来)
